Boletín
N°215 - noviembre 2020
Jason McLellan: un cerebro detrás de las vacunas para covid-19
Posted by agenciacyta | Nov
17, 2020 | Ciencia,
Destacadas, Salud

Para formular sus
vacunas contra el COVID-19, Pfizer, Moderna, Johnson & Johnson y otras
compañías están utilizando la versión de la proteína de SARS-CoV-2 tal
como se encuentra en el virus, la que el sistema inmune "ve", haciendo mas efectivo el proceso de defensa. Esta molécula fue diseñada
por Jason McLellan, biólogo
estructural de la Universidad de Texas en Austin. Los detalles de su trabajo y
su optimismo sobre estas herramientas para hacer frente al virus en una
entrevista con la Agencia CyTA-Leloir.
(Agencia CyTA-Leloir. Por Matías Loewy
y Bruno Geller)-. En caso de que las vacunas para
COVID-19 que están probando actualmente Pfizer/BioNTech,
Moderna, Johnson & Johnson y otras compañías farmacéuticas resulten
exitosas, Jason McLellan
merecerá una parte importante del crédito.
"Siempre fui optimista con el desarrollo de las vacunas
contra el COVID-19 y ahora estoy muy entusiasmado de ver que PFIZER y BioNTech reportan una eficacia del 90% y Moderna casi un
95%. Eso es realmente fantástico. Es todo lo que realmente podemos esperar para
el desarrollo de una vacuna", afirma McLellan,
profesor asociado de biociencias moleculares en la
Universidad de Texas en Austin, en Estados Unidos.
Fue una especie de carrera contra el tiempo. El 10 de enero,
investigadores de China publicaron la secuencia del genoma del nuevo virus
(SARS-CoV-2). Y durante el mes siguiente, McLellan y
su grupo lograron diseñar, estabilizar y determinar la estructura 3D de
la proteína spike (S) del nuevo coronavirus antes
de que infecte una célula, es decir, en su "conformación de prefusión".
Esta versión de la proteína del coronavirus (utilizada por el patógeno para
unirse y entrar en la célula) es en esencia un antígeno de la vacuna
fundamental para provocar una respuesta inmune, es decir, la producción de
anticuerpos para protegernos de una eventual infección por COVID-19.
En una entrevista con la Agencia CyTA-Leloir,
McLellan explica cómo el trabajo de su laboratorio
allanó el camino para el desarrollo de las vacunas de Pfizer/BioNTech, de Moderna, y de otras compañías para COVID-19.
-¿Cómo pudieron determinar tan rápido la
estructura de la proteína Spike del nuevo
coronavirus?
McLellan: Lo logramos por varias
razones. Una fue nuestra experiencia trabajando desde 2013 con proteínas Spike de otros coronavirus epidémicos, SARS-CoV-1 y MERS-CoV. De hecho, suponíamos que SARS-CoV-2 (el nuevo
coronavirus) iba a ser muy similar a SARS-CoV-1, el agente responsable del SARS
original. Ya sabíamos cómo hacer frente a este nuevo virus, por lo que
trabajamos a contrarreloj para expresar y purificar la proteína Spike. Luego determinamos su estructura con la ayuda de
poderosos instrumentos como microscopía electrónica en condiciones criogénicas (cryo-EM)
y cristalografía de rayos X.
-¿Por qué es importante obtener información
estructural detallada de las proteínas de los patógenos para desarrollar
vacunas?
Los métodos más antiguos para desarrollar vacunas no se
basaban en la forma 3D de las moléculas aisladas de los patógenos. Los
investigadores comenzaban con los patógenos en sí, purificaban el virus o la
bacteria causantes de una enfermedad, lo inactivaban con calor o tratamiento
químico y luego simplemente lo inyectaban en pacientes. Para muchos patógenos
funcionó, pero no para todos. Así que necesitábamos un enfoque más sofisticado
que llamamos "diseño de vacunas basado en estructura".
-¿Cómo funciona este enfoque?
Lo que hacemos es comenzar con la persona en lugar de
comenzar con el patógeno. Pensemos en alguien que ha sobrevivido a una
enfermedad, por ejemplo, el Ébola o incluso el
COVID-19. Primero se debe saber qué hace el sistema inmune para combatir el
virus, luego estructurar la información y establecer enfoques para diseñar la
parte del virus que puede generar los mejores anticuerpos, los que mejor lo
neutralizan. Después se utilizan estas herramientas para el desarrollo de las
vacunas. Es un método muy preciso de ingeniería de proteínas con la mejor
capacidad inmunogénica.
-¿Por qué es importante que los
desarrolladores de la vacuna para COVID-19 utilicen una forma "estabilizada" de
la proteína Spike?
Las proteínas Spike se pueden
comparar con los Transformers que existen en diferentes "estados", por ejemplo,
un automóvil y un robot. En la superficie del virus, la proteína Spike tiene una determinada conformación, pero cuando se
une al receptor de la célula experimenta una gran transformación en su estructura,
la molécula se reordena y eso fusiona la membrana viral con la membrana de la
célula, y como consecuencia los contenidos del virus ingresan a la célula. Lo
que creemos es que el mejor antígeno de vacuna es la forma de la molécula que
existe en la superficie del virus (prefusión) porque,
en última instancia, las vacunas están tratando de entrenar a nuestro sistema
inmunológico para que reconozca el virus o una parte del virus antes de que
infecte la célula.
-Muchas compañías
parecen haber confiado en eso.
Sí, estamos muy entusiasmados. Pfizer y BioNTech,
Moderna, Johnson & Johnson y otras compañías utilizan la forma de Spike que contiene dos mutaciones estabilizadas que
desarrolló mi laboratorio.
-¿Es optimista sobre el progreso de los
ensayos clínicos de la vacunas?
Sí, es realmente fantástico. Esperábamos que funcionara
bien, éramos optimistas basados en nuestras colaboraciones con Barney Graham y
su laboratorio en el Centro de Investigación de Vacunas de los Institutos
Nacionales de Salud (NIH) desde 2013 cuando comenzamos a trabajar juntos con
coronavirus. El laboratorio de Graham hizo muchos trabajos iniciales con
estudios en animales, por lo que sabíamos que las proteínas Spike
estabilizadas podían funcionar bien. Pero ver que también funcionan bien en
humanos es muy emocionante.
-¿Imagina vacunas contra COVID-19 "de segunda
generación" que puedan ser mejores que las actuales que ahora se ensayan?
Sin duda. Las vacunas de primera generación basadas en
nuestra proteína Spike parecen estar funcionando muy
bien, pero puede haber espacio para vacunas de segunda generación, mejores y
también más baratas de fabricar. De hecho, nuestro laboratorio también realizó
el diseño de otra proteína Spike del SARS-CoV-2 que
llamamos "Hexapro", que se expresa diez veces mejor, es más
estable e incluso más inmunogénica. Algunas compañías
ya la están probando (en animales). La expectativa sería alcanzar una respuesta
inmune similar, pero usando una décima parte de ARNm
(moléculas en la vacuna con instrucciones para hacer que las células produzcan
las proteínas Spike estabilizadas para provocar la
respuesta del sistema inmune), por lo que podrían producir diez veces más
dosis. Eso sería fantástico. ¡Cualquier mejora que permita pasar de fabricar
cien millones de dosis a mil millones de dosis es algo que vale la pena
considerar!
-Antes de COVID-19,
usted había estado trabajando en una vacuna contra el virus sincicial
respiratorio. ¿Cómo se relaciona con las vacunas COVID-19?
En COVID-19, la proteína del coronavirus que se une a la
célula huésped es la proteína Spike; en el virus sincicial respiratorio (VSR), la proteína homóloga es la
F. Lo que creamos es una versión estabilizada de esa proteína que está en
una vacuna candidata en fase II de ensayos clínicos y se espera iniciar la fase
III el próximo año. Es bastante sorprendente pensar que nuestro trabajo con VSR
en 2013 tomó siete años para estar cerca de comenzar un ensayo de fase III, y
ahora con este nuevo coronavirus, el mismo proceso tomó menos de un año.
-¿Ha establecido o planea establecer
colaboraciones con científicos latinoamericanos?
Recientemente, comenzamos una colaboración con Gonzalo de
Prat Gay, del Instituto Leloir, en Buenos Aires, para trabajar principalmente
con el virus sincicial respiratorio, causante de la bronquiolitis y comprender los complejos
proteicos fundamentales que involucran a la enzima ARN polimerasa utilizada
para copiar y traducir su genoma. Al igual que otros virus, esta enzima es
un objetivo ideal para desarrollar fármacos antivirales. Prat Gay tiene mucha
experiencia en el montaje de estos complejos y en cómo manipularlos. Por
lo tanto, estamos comenzando a trabajar en colaboración para determinar su
estructura de alta resolución, descubrir cómo se unen y funcionan estos
medicamentos y así poder producir medicamentos de segunda generación.
-¿Cree que la forma en que los científicos
tratan las enfermedades infecciosas cambiará a partir de ahora?
Creo que la respuesta a pandemias de otros coronavirus y
virus de la influenza en el futuro será mejor, siempre y cuando tengamos un
gran plan de acción para responder muy rápidamente. Lo que sigue es complicado,
porque fabricar y distribuir las vacunas puede llevar 6 meses. Seguiremos
aprendiendo qué tan rápido podríamos distribuir la vacuna. No sé cuánto ayudará
al desarrollo de vacunas "no pandémicas" porque requieren tiempo y gastos. Si
hay una idea y se quiere realizar un ensayo clínico de fase I con una fórmula,
eso cuesta mucho dinero. Y luego las compañías tienen que esperar y ver los
resultados de la fase I y determinar si funciona antes de pasar a la fase II.
El proyecto de una vacuna contra el VSR no se ralentizó por la tecnología: las
compañías fueron muy cautelosas acerca de iniciar ensayos muy costosos de fase
II y fase III, y creo que eso probablemente continuará. En COVID-19, en cambio,
las empresas recibieron más de mil millones de dólares por parte del gobierno
de Estados Unidos para fabricar muy rápidamente sus vacunas a riesgo:
"Simplemente hágalo, y si no funciona, tírelo". Con suerte, en el futuro
podremos investigar ampliamente la genética y los mecanismos de patogenicidad
de diferentes patógenos que podrían causar pandemias para que podamos actuar
rápidamente desde el primer día, incluso cuando puede ser difícil predecir cuál
será el próximo brote importante. Así que tendremos que estudiar diferentes
virus, bacterias y parásitos de manera muy amplia para tener dicha información
y reaccionar tan rápido como aparezca una nueva amenaza.
|

Jason McLellan sosteniendo una estructura impresa en 3-D de la
proteína spike de SARS-CoV-2 determinada por su grupo.
Dicha molécula es la base de las vacunas en las últimas etapas de desarrollo
de Pfizer, Moderna, Johnson & Johnson y otras compañías contra el
COVID-19.
Crédito: Ching-Lin Hsieh
/ Cortesía de Jason McLellan.
|
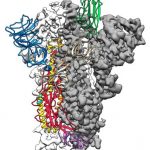
Antes de
que infecte una célula, la estructura tridimensional de la proteína spike del nuevo coronavirus (SARS-CoV-2) adopta la
estructura presentada por el virus que el sistema inmune "ve" y que se llama
"conformación de prefusión". Esta variante
estabilizada fue diseñada por el laboratorio de Jason
McLellan.
Créditos: Jason McLellan
/ Universidad de Texas en Austin.
|
